一般皮膚疾患治療
アトピー性皮膚炎
アトピー性皮膚炎とは?
アトピー性皮膚炎の治療ガイドラインをみると、
「皮膚の生理学的機能異常を伴い,複数の非特異的刺激あるいは特異的アレルゲンの関与に
より炎症を生じ慢性の経過をとる湿疹」と定義されています。
簡単に言えば、「アレルギーを含めた体質によって生じる慢性的な湿疹」と考えればよいと思います。
アトピー性皮膚炎の原因は?
すっかりとは究明されておらず、未だ根本原因はわかりません。
しかし、基本的には
①体質の問題
②環境の問題
に分けられると思います。
体質の問題とは?
①アレルギー体質
②バリア機能が弱い体質
の2つがあるといわれています。
アレルギー体質については話がややこしいので、別に詳述します。
バリア機能が弱い体質とは、アトピー性皮膚炎の患者さんの中には生まれつきフィラグリンという皮ふのバリアを作る物質に異常のある人がいることが遺伝子レベルで分かっています。将来的には遺伝子治療で皮膚のバリア機能を改善できるかもしれませんが、まだ研究段階です。ですので、現時点では、保湿剤やワセリンで皮ふのバリアを補うことが必要になります。
環境の問題とは?
戦前には花粉症やアトピー性皮膚炎という疾患はなかったと思います。もちろん、そう認識されていなかっただけかもしれませんが、それにしても社会で認知されない程度の症例数だったことは間違いありません。高度経済成長やその後の裕福なバブル期に患者数が徐々に増えていき、今では珍しくない病気になりました。同じことがアフリカでもおこっているという報告もあります。
アトピー性皮膚炎では体質が大きな要因だと思いますが、この経緯を見るとアレルギーの機序とは異なる食生活、大気汚染、予防医学など環境的な要因も関与していると考えざるを得ません。例えば、衛生環境の改善により寄生虫の罹患率が下がったことが、アトピー性皮膚炎の原因ではないかとする意見もあります。
そうであっても、環境をすっかり変えることはできませんので、与えられた環境の中で自らの病状を改善していく努力が必要です。
いつ頃に始まり、いつ頃に治るか?
アトピー性皮膚炎は発病する時期により、3つの型に分類されます。それにより、落ち着く時期も変わってきます。
①乳児のアトピー性皮膚炎
生後数ヶ月から湿疹がみられますが、湿疹は頭部、顔面から始まり、次第に体や手足に下降してきます。湿疹のピークは離乳食開始期に相当する5~6ヶ月の間にみられることが多く、その時期を過ぎると改善傾向がみられ、顔面の湿疹は1才頃にほとんど消退します。 通常、1歳半~2歳で落ち着く、あるいは治ることが多く、その後の再発は少ないとされます。
②小児のアトピー性皮膚炎
最も多いタイプのアトピー性皮膚炎です。
小児はだいたい2歳頃から全身に粉をふいたような乾燥が始まります。この乾燥は程度の差はあれ思春期まで続きます。ですので、乾燥だけでアトピー性皮膚炎とは診断できません。
では、診断はどうやってするのでしょうか。
アトピー性皮膚炎は目で見て診断する病気ですので、最終的には医師が見て判断します。血液検査はその手助けにはなりますが、それだけでアトピー性皮膚炎と診断すべきではありません。ですので、厳密に乾燥肌とアトピー性皮膚炎を区別できないことも多々あります。しかし、アトピー性皮膚炎の方がかゆみが強く、炎症があり、症状も長く続きます。アトピー性皮膚炎と即断せず、ゆっくりと経過を見ながら判断することが必要です。
③成人のアトピー性皮膚炎
小児のアトピー性皮膚炎はだいたい思春期以降によくなることが多いですが、逆に20歳前後から悪化したり、あるいは小児期にはまったく皮疹がなかったのに20歳を超えてから皮疹が生じることがあります。血液検査ではハウスダストやダニなどの環境抗原に高い陽性を示します。最近は、高齢者のアトピー性皮膚炎の報告も多く、一般に治りにくく一生のつきあいになることが多いのが成人のアトピー性皮膚炎です。治療は乾燥をとることに加え、積極的に炎症をとる必要があります。
待ちに待ったアトピー性皮膚炎の注射薬です。
2018年1月19日にとうとうアトピー性皮膚炎の注射薬が承認を取得しました。
そして、同年4月23日より実際の治療が可能となりました。
われわれ開業医でも投与できる薬剤です。効果は抜群のようです。
ただ、誰にでも使用できる薬剤ではありません。
まず、
①既存の治療で効果が不十分な中等症~重症の成人アトピー性皮膚炎患者
つまり、ステロイド外用やプロトピック軟膏外用でコントロールできている患者さんには投与できません。さらに言うと、免疫抑制剤(ネオーラル)やナローバンドUVBを併用すれば改善する患者さんにも適応は慎重になるところだと思います。もちろん、一定の指標をクリアできれば無理ではありません。
②15歳未満には投与できません。
小児への適応はありません。現状では高校生以降(15歳以上)の治療になります。
③多額の費用が負担できる方、あるいは何らかの補助が受けられる方
治療費については下に正確に記載しますが、当面は(自己注射ができるようになるまでは)1ヶ月に約4万8000円くらいの治療費がかかります。かなり高額ですが、大企業のお勤めの方や公務員では、一定額を超えると補助がある場合が多く、職場で確認して頂くとよいかもしれません。
④月に2回の通院が可能な方→2019年6月から自己注射が可能になりました!
当面は(自己注射ができるようになるまでは)2週間に1回の注射が必要です。そのため、最低月に2回の通院が可能な方でなければ治療はできません。
→自己注射を選択されれば、3ヶ月に1度の通院で治療が可能です。しかし、最低2回の自己注射の指導を受けて頂く必要があります。詳しくは下の自己注射の項を参考にしてください。
⑤外用治療も併用できる方
この意図はよくわかりませんが、注射のみに頼らず外用もしっかり続けるようにと明記されています。注射で治療しても、いずれは外用主体の治療に移行するための伏線だと思います。
このような条件があります。
逆に言うと、これだけの条件を乗り越えながらでも治療する価値のある画期的な薬剤と言うこともできますね。
デュピクセントの機序について
この薬剤の機序を理解するには、それなりの医学的知識が必要です。
ですので、難しいことは記載しません。
しっかりとした説明を読みたい方は、デュピクセントのサイトをご参照ください。動画もあります。
デュピクセントの特性 https://www.dupixent.jp/property/01/
簡単に言うと、
アトピー性皮膚炎の皮疹やかゆみの原因になっているものを選択的にブロックする薬剤です。
具体的には、IL-4とIL-13というタンパク質の作用をブロックしています。
これらのタンパク質がどのようにアトピー性皮膚炎に関わっているかというと、下の図を見てください。
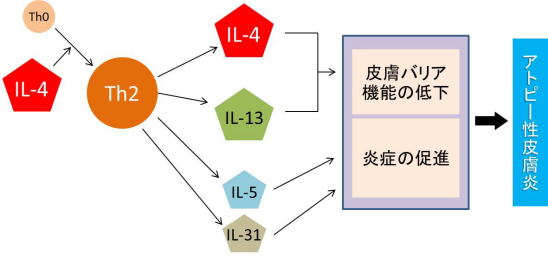
薬剤の説明の図をぐっと簡略化しました。
アトピー性皮膚炎を引き起こす主役は、Th2というリンパ球です。
そのTh2リンパ球から分泌されるIL-4、IL-13、IL-5、IL-31などのサイトカインが皮膚のバイア機能の低下や、炎症の促進を引き起こし、その結果アトピー性皮膚炎が発症すると考えられています。
では、
デュピクセントの効果を下に示します。
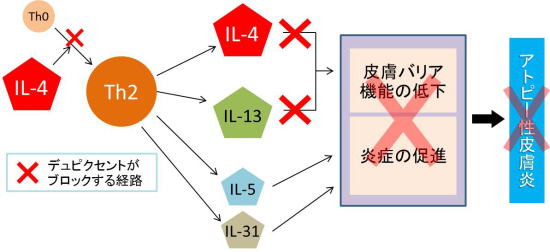
デュピクセントはサイトカインのうちIL-4とIL-13をブロックすることで、アトピー性皮膚炎の発症や増悪を押さえることができます。
また、Th2というリンパ球に分化する過程を抑制することもできます。
すなわち、Th2リンパ球の上流と下流でこの働きを抑制することができる薬剤と言えます。
デュピクセントの実際の投与について
デュピクセントは注射薬です。
1本の注射に300mgが含まれます。
これを月に2回、つまり2週間に1度注射します。
初回のみ、1回2本600mgを注射します。それ以降は、1回1本300mgの注射を継続します。
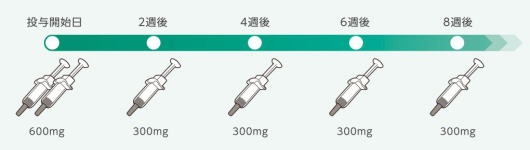
このため、2週間に1度の受診が必要です。
発売されて1年間が経過すると、自己注射が許可される可能性が高いです。そうなれば、数ヶ月に1度の受診で大丈夫になるかもしれません。
注射部位は、両上腕(二の腕)、腹部、両大腿(ふともも)です。
デュピクセントの投与に対する条件
デュピクセントはこれまで治療に苦労した重症アトピー性皮膚炎の患者さんに一筋の光明が差す、画期的なものですが、それだけに投与においてはたくさんの条件が付けられています。
まず、われわれ医療側としては、
①医師免許取得後2年の初期研修を終了した後に、5年以上の皮膚科診療の臨床研修を行っていること。
という条件があります。
もちろん、当院ではこの基準をクリアしていますので、問題ありません。
次に、患者側としては、
②成人アトピー性皮膚炎と診断されており、かつステロイド外用剤やプロトピック軟膏にて6ヶ月以上治療を行っている。(あるいは、副作用や過敏症のため、これらの外用療法が継続できない)
という条件があります。
でも、普通に考えると、この条件をクリアできていない患者さんにデュピクセントを投与することはないと思います。
そして、最後にちょっと大変な条件があります。
③次の3つの項目を判定して、一定のスコア以上である必要があります。
○IGAスコア が3以上
○全身又は頭頸部のEASIスコア が16以上
○体表面積に占めるアトピー性皮膚炎病変の割合(%)が10%以上
これらのスコアは、医師が皮疹の状態を見て判定します。
ですので、患者さんにはこのスコアを気にして頂く必要はありません。
軽症のアトピー性皮膚炎には投与しないようにという、われわれに対する戒めだと思います。
デュピクセントの投与に注意が必要な方
①他のアレルギー疾患を併発している患者さん
これは主に喘息のある患者さんを指しているようです。
デュピクセントは喘息にも効果がある薬剤です。(近い将来に喘息への適応も始まるようです。)
ですので、デュピクセントを投与すると喘息も改善します。ただし、急にデュピクセントを中止したときに喘息が悪化して命に関わる可能性があります。
そのため、デュピクセントを投与中にも従来の喘息の治療は継続することが大切です。
②寄生虫感染症患者
寄生虫に対する免疫を低下させるためです。
現在の日本で寄生虫に感染するリスクはほとんどないため、あまり問題にならないと思います。
③妊婦、産婦、授乳婦
基本的に、投与は難しいと思います。(完全には禁止されていません。)
④高齢者、小児
デュピクセントの治療費
一番の問題は治療にかかる費用だと思います。
はっきり言ってかなり高額です。
•健康保険は適応しています。その上でこの金額です。
•別途、初診料、再診料、処方せん料などがかかります。
•下記料金は本ページ作製時の金額です。今後、変更になる可能性があります。
| 3割負担の方の負担金 | 月あたりの負担される費用 |
| 初月のみ(月に3本注射) | 73,476円 |
| それ以降(月に2本注射) | 48,984円 |
3割負担の方の負担金月あたりの負担される費用
初月のみ(月に3本注射)73,476円
それ以降(月に2本注射)48,984円
※年収により高額療養費制度の対象になることがあります。
高額療養費制度の対象になる可能性があるのは、
① 年収 370万円未満
② 住民性非課税者
です。
デュピクセントの自己注射について
平成31年6月から待望の自己注射が認められるようになりました。
最大6バイアル(およそ3ヶ月分)まで処方できます。
院内では注射せず、内服薬や外用剤と同様に処方箋をお渡しします。調剤薬局に処方箋を提出し、デュピクセントを受け取って頂くことになります。
自己注射をするためには、院内で最低2回の指導を受けて頂く必要があります。
その上で、処方日には下記の指導料を負担して頂きます。(導入初期加算は自己注射開始後3ヶ月に限り算定))
|
指導料 |
3割負担の方の負担金 |
| 在宅自己注射指導管理費(1以外の場合)(月27回以下) | 1,860円 |
| 導入初期加算(在宅自己注射指導管理料) | 1,740円 |
以上の条件が整って初めてデュピクセントを自己注射できるという流れになります。
もちろん、これまで通り2週間毎に院内で注射することも可能です。
どちらがよいかは、患者さんの選択になります。
では、自己注射のメリットは何でしょうか?
利点は
・3ヶ月毎の受診で治療が継続できる。
・年収次第では、※高額医療費の助成を受けることができる。
ということだと思います。
欠点はないと思いますが、自分で注射することが怖いことでしょうか。
※高額医療費の助成
1ヵ月(その月の1日~末日)の間に医療機関の窓口で支払うべき額(自己負担額)が、一定の金額を超える場合、自己負担額を一定額(自己負担上限額)にまでおさえることができる制度です。
具体的な金額などは、年収や加入されている保険者によって異なりますが、
ぐっと単純化して、最も多い年収370万~770万円で考えると、、、、
デュピクセントを6バイアル処方するとして、
年収370万~770万円
| デュクセントの薬剤費 | 489,840円 | |
| 窓口で支払う額(3割負担) | 146,952円 | |
| 高額医療費の助成適応後 | その月の自己負担額 | |
| 1~3回 | 4回目以降 | |
| 82,328円 | 44,400円 | |
つまり、この年収の方であれば、
院内で注射すると3ヶ月で146、952円支払うところを、3ヶ月分(6バイアル)を一度に処方すると82、328円の支払いですむということです。
月当たりで考えると、
146、952円/3ヶ月=48、984円 → 82、328円/3ヶ月=27、440円
と、月当たり約2万円支払いが少なくなるという計算になります。
さらに4回目からは
44、400円/3ヶ月=14、800円になります。
これはあくまで年収370万~770万円の方での計算ですし、月によっては3回投与することもあり得るので、必ずしも計算通りにならないこともあります。
一つの参考値とお考えください。
デュピクセントの自己注射の方法
直接、皮ふに注射する方法と補助具を使用した方法があります。
①直接注射する方法
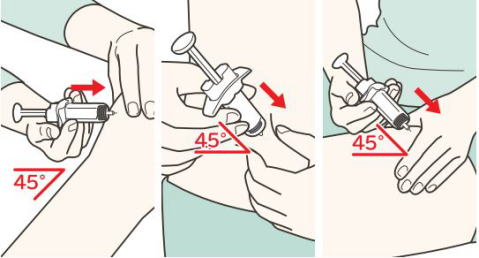
自分で注射するときには、腹部が太ももになります。誰かに打ってもらうようなら、二の腕でも大丈夫です。いずれも簡単ですが、皮ふに針を刺すことができるかどうかがポイントですね。
②補助具を使用する方法
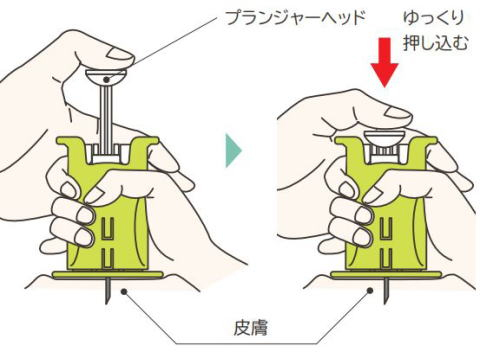
マイデュピという補助具にデュピクセントをセットして注射します。
針を直接目にせず注射できるというメリットがあります。
実際の補助具です。

詳しく知りたい方は下のリンクをクリックしてください。
サノフィが提供している自己注射のマニュアルが開きます。
よくある質問
- 治療はいつから可能ですか?
-
平成30年7月から治療を開始しました。初診の方は、まず診察して皮疹をスコア化します。投与はその次の受診時になります。
- 治療は受診した当日に受けられますか?
-
受診した当日には、初診の方ならこれまでの治療期間や治療内容を伺い、皮疹の程度をスコア化しなければなりません。その上で適応と判断されれば、投与することになります。そのため、当面は初診時には投与できません。次の受診時からの投与になります。また、薬剤は冷蔵庫から出した後に室温で45分以上置いておく必要があります。つまり、来院後最短でも45分は待って頂く必要があります。
- 何回くらい治療すれば、効果が実感できますか?
-
1回の注射後2週間で効果が認められます。3ヶ月経過したときには、ほとんどの症例で皮疹、そう痒ともに明らかな改善が認められます。
- 治療はいつまで行うのでしょうか?
-
新薬ですので、いつまでデュピクセントを続けるべきかについて明確な指標はありません。基本的に、炎症とそう痒がおさまり、改善が実感できるまでは継続します。6ヶ月を目安として、よい状態が維持できるようならデュピクセントの投与を中止できるとされています。もちろん、デュピクセントを中止後も外用剤は継続する必要があります。もし、外用のみで皮疹がコントロールできなくなったときには、デュピクセントを再開することもできます。
- 治療費はクレジットカードで払うことはできますか?
-
申し訳ありません。当院ではクレジットカード、電子マネーは使用できません。
主な診療科目
| 一般皮膚疾患治療 |
アトピー性皮膚炎、じんましん、円形脱毛症、ニキビ,乾癬、イボ 水虫、接触皮膚炎、むしさされ、とびひ,皮膚腫瘍(良性・悪性) |
| 皮膚科手術 |
粉瘤、ほくろ(色素性母斑)、脂肪種 脂漏性角化症、基底細胞がん、陥入爪 |
| 保険外診療 |
AGA、スケンケア製品、塩化アツミニウム(多汗症) 陥入爪・巻き爪→ドクターショール |
アクセスマップ
- 「弘前学院大前駅」から徒歩約9分
- 「三中校前」バス停から徒歩約1分

